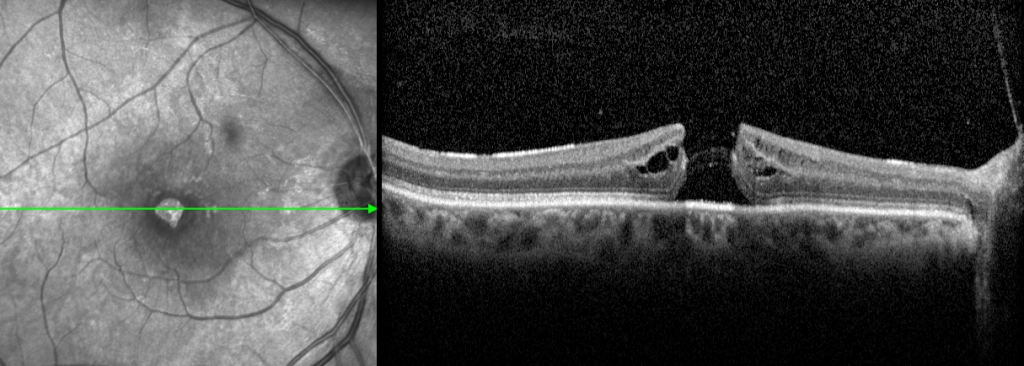
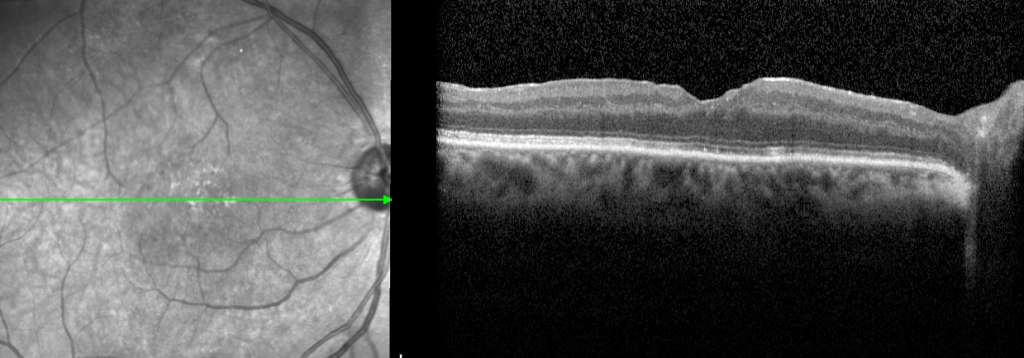
חור מקולרי
הרשתית הינה שכבת תאי עצב דקיקה הממוקמת בחלקו האחורי של העין. תפקידה מקביל לתפקיד הפילם של מצלמה, התאים בה רגישים לאור, ובהתאם מעבירים סיגנלים למוח ליצירת תמונה. המקולה היא אזור קטן במרכז הרשתית עם הרזולוציה הגבוהה ביותר, בזכותה אנו יכולים לקרוא, לנהוג ולראות פרטים קטנים. חור מקולרי הינו מצב בו נוצרת אי רציפות של שכבת המקולה בעין.
הסימפטום הנפוץ ביותר של חור מקולרי הוא ירידה משמעותית בחדות, יכולה להתבטא כ:
– ראייה מרכזית מטושטשת
– מטמורפופסיה: ראייה מעוותת, לדוגמה – קווים ישרים נראים מעוקלים (למשל משקוף של דלת או מסגרת של חלון)
– נקודה שחורה במרכז הראייה
חומרת הסימפטומים תלויה בגודל החור ובמשך הזמן בו הוא פעור.
גורמי סיכון:
– גיל מעל 60
– נשים
– חור מקולרי בעין השניה – הסיכוי לחור נוסף יהיה 5-15%
– קוצר ראייה משמעותי
– קיום רקמה צלקתית במקולה
– אירוע קודם של קרע או היפרדות רשתית
– סכרת
– חסימת ווריד הרשתית
– אובאיטיס
רוב החורים המקולרים מתרחשים מעל גיל 60 בצורה ספונטנית ולרוב חור מקולרי נוצר על ידי משיכה של הזגוגית.
אבחנה של חור מקולרי מתבצעת ע"י בדיקה קלינית של רופא עייניים מכשיר הדמיה הנקרא OCT (צילום של הרשתית). המכשיר מאפשר צילום מהיר ופשוט של הרשתית ברזולוציה גבוהה ע"י שימוש בקרני אור ומראות ובכך מאפשר לשלול מצבים אחרים ולהסיק את דרגת החור.
הטיפול משתנה בהתאם לגודל החור וחומרת הסימפטומים. לרוב החור אינו נסגר בצורה ספונטנית ויש צורך בהתערבות כירורגית:
– ויטרקטומיה (ניתוח רשתית): ניתוח המתבצע בעזרת 3 חורים בגודל של כחצי מילימטר בדופן העין ובמהלכו הזגוגית מוסרת (במטרה למנוע ממנה להמשיך למשוך את הרשתית), מקלפים קרום דק מהרשתית (ILM) ובסיום מוזרק גז למילוי החלל והצמדת קצוות החור לדופן העין כך שיוכל להיסגר. בהמשך הגז יוחלף באופן טבעי ע"י נוזל שהעין תייצר.
לאחר הפרוצדורה המטופל יתבקש לשמור על מנח ראש כלפי מטה למשך מספר ימים כדי לשמר את מיקום בועת הגז בצמוד לחור ולהעלות את אחוזי הצלחת הניתוח. לניתוח זה כ-90% הצלחה בשיפור הראייה המרכזית שנפגעה בעקבות החור
– הזרקת אוקריפלסמין (Ocriplasmin) לזגוגית: החומר אינו קיים בארץ והשימוש בו אינו נפוץ. מתאים למצבים מסוימים בלבד.
